
Архив
БУДУЩИМ ПАПАМ И МАМАМ:
ИНФЕКЦИИ, ПЕРЕДАЮЩИЕСЯ ПОЛОВЫМ ПУТЕМ И БЕРЕМЕННОСТЬ.
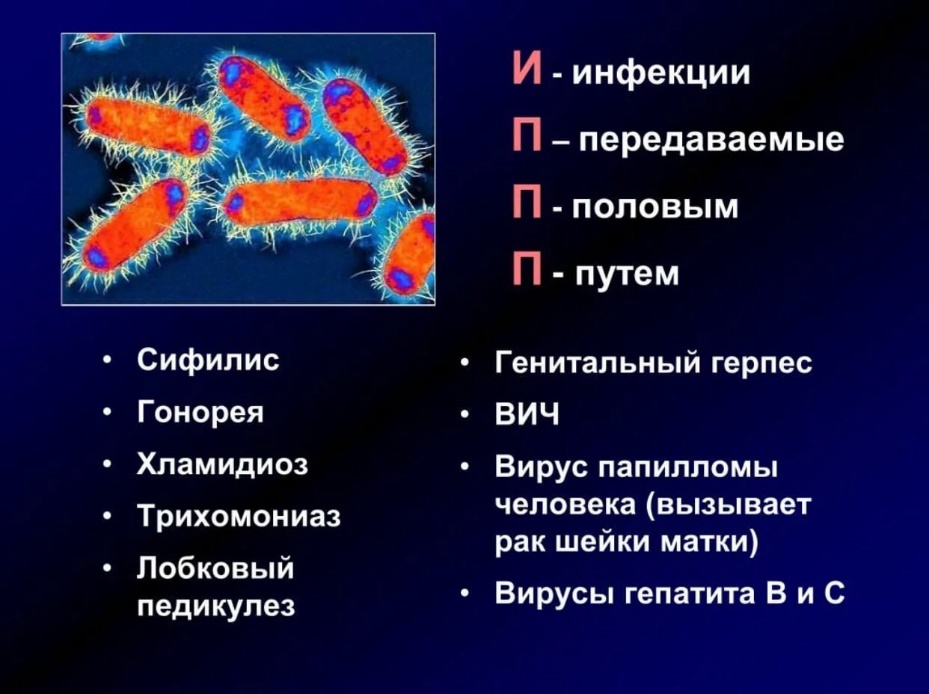
Инфекции, передающиеся преимущественно половым путем (ИППП) широко распространены во всем мире. Даже высокоразвитые страны по заболеваемости мало отстают, а по некоторым показателям могут и обгонять страны третьего мира.
Влияние данных инфекций на репродуктивную функцию женщины занимает особое место в медицине и определяет не только медицинское, но и социальное значение.
Репродуктивное здоровье означает возможность удовлетворённой и безопасной сексуальной жизни, право женщины на безопасное материнство и возможность родить здорового ребёнка.
ИППП у женщин связаны с серьёзными нарушениями репродуктивной функции и инфекционными осложнениями, в виде воспалительных заболеваний малого таза, трубного бесплодия, внематочной беременности, выкидышей, замерших беременностей и даже перинатальной смертности.
ИППП, являются главной предотвратимой причиной нарушений репродуктивного здоровья, особенно бесплодия.
Источником инфекции является человек, болеющий ИППП в острой или хронической форме. Основной путь передачи инфекции – половой, вертикальный (от матери к плоду).
Некоторые ИППП не имеют ярко выраженных клинических симптомов, протекают малосимптомно или даже бессимптомно, особенно у женщин из-за анатомических и физиологических особенностей, в силу чего они долго не обращаются за медицинской помощью, заражая половых партнеров
В тех случаях, когда ИППП не имеет скрытого, хронического течения, их основными признаками, в зависимости от вида возбудителя являются:
- необычные выделения (обильные, желтоватые, пенистые, творожистые, возможно с запахом) из половых путей, мочеиспускательного канала или из прямой кишки;
- зуд, жжение, раздражение, отек в области половых органов;
- боли внизу живота, в области поясницы у женщин;
- кровянистые выделения из половых путей у женщин в период между менструациями;
- болезненные ощущения во время полового акта;
- рези или дискомфорт при мочеиспускании; может появиться учащенное мочеиспускание, помутнение мочи;
- сыпь на теле, половых органах, ладонях, подошвах;
- язвочки, пузырьки, эрозии на половых органах, в полости рта, в области ануса;
- разрастания в области половых органов или ануса;
- увеличение лимфатических узлов.
Многие ИППП протекают без симптомов, поэтому женщина на момент зачатия может и не подозревать о наличии у себя каких-либо инфекций, которые впоследствии негативно скажутся в период вынашивания ребенка. В связи с этим обоим партнерам в обязательном порядке необходимо пройти диагностику на этапе планирования беременности.
Если беременность оказалась незапланированной, то обследование нужно пройти сразу после того, как будет произведено определение срока беременности. Это позволит вовремя выявить инфекцию и при ее наличии сразу начать лечение, что минимизирует возможные риски для матери и малыша.
Очень часто наличие у кого-либо из партнеров ИППП приводит к проблемам с зачатием ребенка или бесплодию. На протяжении длительного времени у женщины не наступает долгожданная беременность. Это заставляет ее обратиться к врачу и пройти полное обследование. По результатам анализов обнаруживается наличие в организме инфекции.
Если беременность все-таки наступила, то последствия ИППП могут оказаться достаточно серьезными. К наиболее часто встречающимся осложнениям относятся:
- выкидыши на различных сроках беременности;
- заражение плода;
- преждевременные роды;
- врожденные пороки и аномалии развития различных органов и систем у плода;
- мертворождение;
- замершая беременность;
- патологии плаценты.
Передача инфекции ребенку от матери может произойти интранатально при проникновении возбудителя заболевания через плацентарный барьер, в родовом процессе или в период лактации.
Рассмотрим самые распространенные инфекции и их влияние на исход беременности и плод:
Хламидиоз при беременности часто протекает бессимптомно. В этом заключается его основная опасность. Выявить заболевание становится возможным только при плановом осмотре и диагностике, что затягивает начало лечения.
К осложнениям хламидиоза относятся угроза преждевременных родов, замершая беременность, многоводие, развитие патологий плаценты и плодных оболочек, мертворождение, поражение внутренних органов плода.
У новорожденного, инфицированного хламидиями, присутствует вероятность развития конъюнктивита или пневмонии. Хламидиоз хорошо поддается лечению, поэтому при своевременной диагностике и терапии беременность на фоне хламидийной инфекции заканчивается благополучно.
Герпес во время беременности представляет опасность только в случае первичного инфицирования. Если женщина болела генитальным герпесом еще до зачатия, то риск заражения ребенка становится минимальным, так как в ее организме уже выработан иммунитет к этому вирусу, который передается ребенку.
При первичном инфицировании в первом или втором триместре в редких случаях возможны преждевременные роды, задержка внутриутробного развития, водянка головного мозга у ребенка. При заражении в третьем триместре риск развития осложнений у плода и новорожденного становится наиболее высоким.
Если инфицирование ребенка случилось во время родов, то у него развивается неонатальный герпес, который чаще всего проявляется в виде характерной сыпи вокруг глаз и рта, но возможно поражение мозга и других внутренних органов.
Микоплазмы и уреаплазмы иногда присутствуют в составе нормальной микрофлоры половых путей женщины. Их относят к условно-патогенным микроорганизмам. При беременности иммунитет у женщины значительно снижен, что может приводить к развитию воспалительных процессов, обусловленных увеличением количества этих микробов.
Уреаплазмоз и микоплазмоз не оказывают тератогенного действия на плод. Однако часто эти инфекции становятся причиной преждевременных родов или выкидышей, многоводия и плацентарной недостаточности, приводящей к гипоксии плода.
При беременности случаи заражения плода отмечаются крайне редко. Инфицирование в большинстве случаев происходит во время родов, что приводит к развитию у новорожденного пневмонии и других осложнений.
Трихомониаз не приводит к появлению пороков в развитии плода, так как его возбудители не способны проходить сквозь плацентарный барьер. Инфицирование ребенка может произойти во время родового процесса.
Заражение беременной женщины трихомониазом увеличивает риск преждевременных родов и недостаточность массы тела новорожденного. Опасность трихомонад заключается и в том, что они могут способствовать развитию таких инфекций, как хламидиоз и гонорея.
Гонорея представляет опасность для будущей матери и ее ребенка только на ранних сроках беременности. Она может стать причиной выкидыша или неразвивающейся беременности.
После четвертого месяца беременности гонококки уже не могут проникнуть к плоду благодаря плодным оболочкам. Часто на фоне гонореи наблюдается плацентарная недостаточность.
Заражение ребенка во время родов приводит к возникновению так называемого гонококкового конъюнктивита. У женщин в послеродовой период возможно воспаление матки и ее придатков.
ИППП и беременность – не самое лучшее сочетание для рождения здорового ребенка.
Чтобы свести к минимуму вероятность развития ИППП для будущей матери и ее ребенка необходимо:
- При планировании беременности пройти диагностику на инфекции, передающиеся половым путем, обоим половым партнерам.
- При выявлении инфекции у кого-либо из партнеров пройти совместное лечение.
- Во время беременности при половых контактах использовать презерватив как наиболее надежное средство защиты.
- Избегать случайных сексуальных связей с малоизвестными партнерами.
- Регулярно сдавать анализы на ИППП в период вынашивания ребенка для своевременного выявления и лечения инфекции.
УЗ «Борисовская центральная районная больница»